OPHTALMOLOGIE
Contactez-nous :
450 768-6209
ou
écrivez-nous
- Ophtalmologie -
Les médecins de Cuba excellent dans le domaine des problèmes oculaires. Nos yeux étant l’un des sens les plus indispensables à l’être humain, des spécialistes de renoms œuvrent aux sains du système de santé de Cuba. Beaucoup de gens choisissent Cuba pour recevoir des traitements à la fine pointe de la technologie, offerts exclusivement à Cuba. Particulièrement le traitement pour la rétinite pigmentaire qui n’est pratiqué qu’à Cuba.
Rétinite pigmentaire
Cette microchirurgie exclusive, appelée Revitalizadora (CRV), a été créée et perfectionnée par le professeur Orfilio Palaez Molina . D’ailleurs, plusieurs spécialistes du monde entier réfèrent leurs patients directement à Cuba pour subir cette microchirurgie, sachant qu’il s’agit d’une opération des plus délicate, voir même, une chirurgie de « haute voltige ».
Une greffe de tissus vivants est pratiquée sur la choroïde, ce qui stimule la revascularisation de la rétine et donne un apport neurotrophique, provoquant un mécanisme d’angiogenèse. Les tissus, encore vivants, dans la rétine, sont mieux nourris suite à cet apport neurotrophique. De là la nécessité d’avoir encore du tissu vivant.
Le patient recevra quatorze (14) traitements pendant son séjour à Cuba. Il s’agit d’une formule qui permet au patient de profiter des bienfaits de l’ozonothérapie. Ce traitement est administré par voie intraveineuse ou par voie anale. Il permet une meilleure vascularisation des vaisseaux sanguins de la rétine. L’ozone n’est jamais mis directement dans les yeux.
L’électro-stimulation a aussi démontré une grande efficacité. Les images perçues sont alors transformées en électricité, pour être à nouveau décodées par le cerveau. Le traitement d’électro-stimulation vivifie ce processus.
Renseignez-vous auprès de votre conseiller d’Accès santé Cuba pour tous ces soins et chirurgies de l’oeil.
Les rétinites pigmentaires
sont un ensemble de maladies génétiques de l'œil. Le nom de retinitis pigmentosaaurait été proposé en 1855 par le Néerlandais Franz Donders.
Cet ensemble est génétiquement hétérogène impliquant les photorécepteurs (cônes et bâtonnets) et l'épithélium pigmentaire. Elles se manifestent d'abord par une perte de la vision nocturne suivie d'un rétrécissement du champ visuel. La perte de la vision centrale est tardive.
La rétinite pigmentaire peut être divisée en rétinite pigmentaire non syndromique, syndromique ou systémique atteignant d'autres organes. Cet article ne traite que des rétinites pigmentaires non syndromiques.
Description
L'atteinte oculaire survient à des âges variables mais débute généralement tôt (10 à 20 ans) par une diminution de la vision nocturne (lésions préférentielles des bâtonnets, cellules du fond d'œil plus adaptées à la pénombre), appelée héméralopie. De plus, le patient souffre également de photophobie (due à la détérioration de l'épithélium pigmentaire). Dans un second temps, le champ visuel se rétrécit pouvant aboutir à une vision « en tunnel ». Les difficultés majeures (déplacements, lecture, incapacité à la conduite...) surviennent généralement à la trentaine. La cécité arrive avec la destruction des cônes souvent vers les 40 ans. L'atteinte est typiquement bilatérale, symétrique et diffuse.
Dans 30 % des cas, la rétinite est associée à des lésions d'autres organes formant une trentaine de syndromes. Le plus fréquent est le syndrome d'Usher associant une surdité. Le syndrome de Bardet-Biedl et la maladie de Refsum sont des syndromes plus rares.
Diagnostique
Le diagnostic se fait essentiellement par l'analyse du champ visuel retrouvant des scotomes périphériques (« trous » dans le champ de vision non central). Suivant le syndrome, peuvent y être associés un trouble de la vision des couleurs, un trouble de la réfraction.
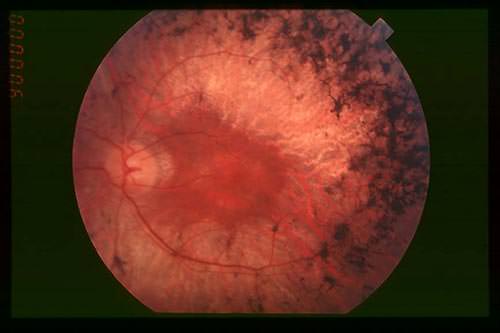
L'ophtalmoscope peut détecter une cataracte, typiquement sous-capsulaire, dans la moitié des cas. Le fond d'œil montre une hyperpigmentation de la périphérie de la rétine, témoin de la mort cellulaire. Un amincissement des vaisseaux rétiniens est aussi observé et dans les stades avancés, le nerf optique présente une pâleur anormale.
L'électrorétinogramme permettrait un dépistage de la maladie avant que cette dernière se manifeste, mais présente très peu d'intérêt dans les stades évolués. La tomographie en cohérence optique peut être utile.
Différents types
On distingue selon leur mode de transmission, différents types de rétinite pigmentaire. Près de 45 types différents d'atteinte génétique ont été décrits, la plupart des gènes codant des protéines photo-sensibles des bâtonnets. Ces types correspondent à environ 60% de rétinites pigmentaires héréditaires, le reste étant à gènes non identifiés.
| Transmission | Fréquence |
|---|---|
| Récessive | 5 à 20 % |
| Dominante | 15 à 25 % |
| Récessive liée à l'X | 5 à 15 % |
| Inconnue | 40 à 50 % |
| Digénique | Très rare |